- 〒214-0014 神奈川県川崎市多摩区登戸2141
- 小田急電鉄小田原線「向ヶ丘遊園駅」徒歩3分 JR / 小田急「登戸駅」徒歩7分
椎間板ヘルニアのPED手術なら、世田谷区の出沢明PEDクリニック
- 〒214-0014 神奈川県川崎市多摩区登戸2141
- 小田急電鉄小田原線「向ヶ丘遊園駅」徒歩3分 JR / 小田急「登戸駅」徒歩4分
脊柱管狭窄症
脊柱管狭窄症とは?
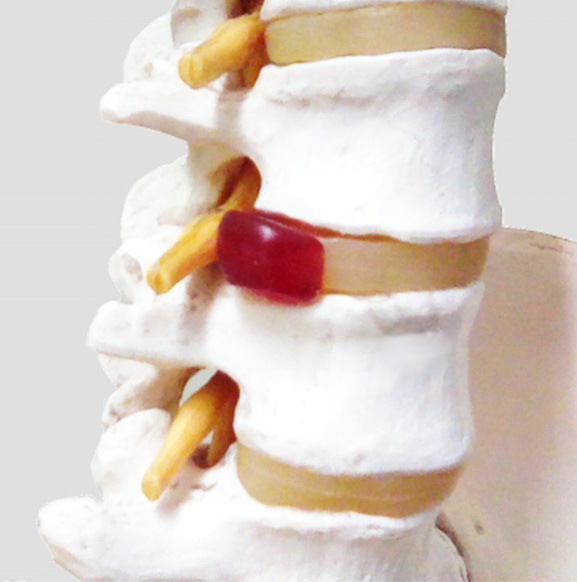
腰部脊柱管狭窄症について理解するためには、まず背骨の構造を知ることが大事です。人間の背骨は、24個の椎骨、そして仙骨と尾骨が複雑に組み合わさって構成されています。
1個の椎骨は、主に椎体と椎弓から成り立っていて、この二つの間は中空状態になっています。
つまり、椎骨を積み重ねると細長いトンネルのような構造になるのです。これを「脊柱管」と呼び、脳からの指令を各部位に伝える脊髄の神経が通っています。
また、腰椎の近くには「馬尾」と呼ばれる、その名の通り馬の尾のような神経の束があり、
お尻や足の運動に密接に関わっているのです。腰部脊柱管狭窄症は、椎骨と椎骨を繋ぐ椎間板が膨らんだり、黄色靱帯が厚くなったり、椎間関節に骨棘(「こつきょく」、骨が棘上に変性したもの)ができたりして、脊柱管が圧迫されている状態です。同時に脊柱管にある神経も押されているので、坐骨神経痛や足のしびれなどが発生します。
尚、腰の骨がずれる「腰椎変性すべり症」や脊柱管周囲の変性や変形も腰部脊柱管狭窄症のリスクを高めます。これらは加齢による骨の変形や変質によって多く発生することから、患者さんは、中高年の世代がほとんどです。
主な症状
「腰部」という言葉から、腰の痛みを症状として思い浮かべる方もいるかもしれません。ただ、腰部脊柱管狭窄症の特徴は腰痛だけではなく、「間欠跛行(かんけつはこう)」と呼ばれる下肢部の症状にあります。脊髄には様々な神経が通っていて、そこが圧迫されると関連する腰や足に痛みやしびれがでてしまうのです。
背をそらすと脊柱管は狭まるので症状が強くなり、逆に前屈みやイスに座ると脊柱管が緩むことから症状が緩和します。そのため、長く歩いていると徐々に症状が出て来て、休むと楽になるのが特徴です。「自転車に乗っていると腰が楽になる」といったお話もよく伺います。
しかし症状がひどくなると、近い距離の歩行や安静状態でも、激しい痛みやしびれが発生します。ほかにも、足の裏の違和感、強い座骨神経痛、下半身の脱力感や排尿・排便障害を伴ったときは、手術を選択したほうが良いケースと言えるでしょう。

お尻や足に痛み

下半身のしびれ

休むと楽になる
当院の治療法
どのような治療を選択するにせよ、まずは「なぜ脊柱管が狭まっているのか」を把握する必要があります。すべり症を発症しているのか、椎間板が膨らんだことによるものなのか。患者様のヒアリングや触診、しびれの程度、歩き方、画像検査をもとに判断します。
当クリニックでは、日常生活を問題無く過ごしていただくために何ができるかを患者さんと一緒に考えるのが重要だと考えています。緊急度が高くない場合は、身体に負担の少ない保存療法を第一選択にすることがほとんどです。
最初は薬物療法、なかでも非ステロイド系の消炎鎮痛薬を処方し、痛みや炎症を抑えます。間欠跛行の症状が出ている場合は、血管を広げて血流を改善する「プロスタグランディンE1製剤」を。脊柱管によるしびれは、神経の圧迫が血流の流れを悪くしているという判断から効果の高い方法です。
処方薬に関しては、胃腸障害などの副作用もあるので、慎重に判断します。急性の痛みが出ている場合には、硬膜外ブロックや選択的神経根ブロック注射などで対応します。
その他の治療法として存在する、局所を緩める温熱療法や牽引、新聞・雑誌などのメディアが好意的に取り上げるサプリメント。これらの治療法はエビデンスが弱く、使用するかどうかは患者さんとの話し合いで決めていきます。


検査を行ったとしても、すぐに手術をするわけではありません。保存療法によって脊柱管狭窄症の症状は緩和することもあるからです。おおよそ保存療法は3か月から6か月を一定の治療期間として考えます。保存療法を続けていても効果が見られないとき、または以下のような緊急性が高い場合は手術を提案します。
・安静時にもしびれや痛みが強くなる
・筋力の低下が起きて以前のように動けない
・間欠跛行の悪化による歩行障害
・膀胱や腸に障害が起きていて生活に支障がある
以上のような状態になっても、やはり手術が怖いと思われる患者様もいらっしゃいます。また、症状が重症化していなくても、テニスやゴルフなどのスポーツを存分に行いたいから手術を望まれる方もいらっしゃいました。だからこそ、こちらから一方的に治療法を押しつけるのではなく、その人のお仕事やライフスタイルに合わせて、しっかりと医学的根拠に基づいた治療のみを提案します。患者様にとって何が一番重要なのかを話し合うことを大切です。
脊柱管狭窄症の主な手術
脊柱管狭窄症には2種の手術方法があります。
PEL / ペル
経皮的内視鏡下椎弓切除術
MEL / メル
内視鏡下椎弓切除術
治療に関してご不明な点は、お気軽にお問い合わせください
治療に関してご不明な点は
お気軽にお問い合わせください
診察の方は事前のご予約をお願いします
現在スタンダードに行われている手術は、大部分が低侵襲のものとなっています。そのため、手術翌日や二日後から歩けるようになる方もいらっしゃいます。もちろん、個人差もあり、必ずしも断言はできません。それでも、以前よりは腰部脊柱管狭窄症の手術は非常に快適になったのは確かです。
早い段階からシャワーも可能なので、動ける方は少しずつリハビリテーションを頑張っていただいております。実際に、少しずつ身体を動かしたほうが、術後の経過も良好なのもわかってきました。社会復帰に関しては、患者様のライフスタイルやお仕事との兼ね合いを見て、慎重に検討します。

当院の治療法と脊柱管狭窄症に関するQ&A
脊椎、いわゆる背骨の中で、脊髄神経が通っている管を「脊柱管」と言います。この脊柱管が部分的に狭くなることで、神経が圧迫されてしまうのが「脊柱管狭窄症」です。脊椎の中でも、とくに腰部にある脊柱管が狭窄した状態を「腰部脊柱管狭窄症」と呼びます。
下肢のしびれや感覚障害、筋力低下などです。いわゆる正座をしたあとのようなビリビリとしたしびれというよりも、足の裏に「玉砂利を踏んでいるような違和感」といった感覚に近いでしょうか。また、もう1つの特徴的な症状として「間欠跛行(かんけつはこう)」があります。間欠跛行とは、200~300m歩くと脚のしびれやもつれなどが出現し、しばらく前かがみになって休むと症状が治まり、また歩けるようになるという状態です。
軽症であれば、自然に治ることもあると言われています。実際に腰部脊柱管狭窄症の患者さん全体でみると、1/3が自然に治癒し、 1/3が改善も悪化もせず、1/3が進行していくというデータがあります。
脊椎が安定していれば、圧迫された神経を解放するための手術、すなわち「除圧術」をおこないます。以前は「椎弓切除(ついきゅうせつじょ)」と呼ばれる、骨を大きく削ってしまう大がかりな手術が主流でした。しかし、最近では最小限の侵襲で手術をおこなうことがほとんどです。背中から皮膚を切開し、椎弓の一部のみを取り除いたり、黄色靭帯を切除したりする方法が主流になってきました。
当院でも、手術部を切り開くのではなく、小さな内視鏡で術部を確認しながら手術を進める「全内視鏡椎弓形成術」を採用しています。
「全内視鏡椎弓形成術」は、出血もほとんどなく、手術時間も1時間以内、術後は2~4日で退院できるため、90歳以上の高齢者でも受けられます。


